Dezinfectarea actuală a diferitelor obiecte cu infecție cu HIV. Prevenirea infecției cu HIV în instituțiile medicale și preventive. Infecția în salon
Forma predominantă a procesului infecțios cu TP este transportul asimptomatic: în organism, cu o bună imunorezistență de TP, oferă rar forme tipice - în 95 - 99% din cazuri. Această boală continuă să rămână nediagnosticată din cauza lipsei de caracteristici patognomonice (mai puțin Adesea TP are un curs subclinic, de obicei dezvăluit din întâmplare la adulți. Și mai des la femei decât un bărbat). Cazurile pronunțate din punct de vedere clinic se dezvoltă, de obicei, pe fondul imunorezistenței reduse atât la copii, cât și la adulți (T. Gondii se dezvoltă în organism cu imunodeficiență severă, în special la pacienții cu infecție cu HIV, la pacienții cu neoplasme maligne și în transferurile de organe, Formează patologia severă cu un posibil rezultat fatal).
În prezent, TPS ia în considerare, în primul rând, ca o infecție oportunistă, adică. O infecție care se manifestă în condiții speciale favorabile dezvoltării sale, de exemplu, în condiții de imunodeficiență a celulelor T care se dezvoltă cu infecția cu HIV. În organism, cu o bună imunorezistență de TP, rareori oferă forme manifestare tipice: în 95 - 99% această boală efectuează asimptomatică și rămâne nediagnosticată din cauza lipsei de semne patognomomonice
PATOGEN TP - Toxoplasma Gondii - se referă la cea mai simplă (tip protozoare). T. Gondii formează de obicei dispute; Cilia, flagella sau pseudopodia sunt absente; Există un agent cauzator intracelular. TP se referă la Zonosos cu focare naturală. Proprietarul final este pisicile de casă și catipers din familia felină - în organismul lor există un ciclu sexual de dezvoltare a agentului patogen, ceea ce duce la formarea unui OOCIST. Oocystiturile se disting cu fecale într-un mediu extern (unde, arătând o rezistență ridicată la diverși factori adversali, își păstrează infecția în sol cu \u200b\u200bo umiditate suficientă până la 2 ani) și poate duce la infecție umană și multor specii de animale (peste 200), care servesc ca gazde intermediare.
Două forme clinice și epidemiologice ale TP se disting: dobândite și congenitale, care sunt determinate de căile de infectare T. gondii. Infecția oamenilor are loc prin următoarele moduri: 1 ] Un mod alimentar (când mâncarea nu este suficient de carne tratată termic sau crudă carne tocată de carneconținând chisturi de țesut T. gondii, precum și prin mâinile murdare atunci când contactați cu pisici sau consumând legume și fructe de padure contaminate cu oochisti); [ 2 ] Routele de contact (Contaminarea T. Gondii este posibilă dacă pielea deteriorată și membranele mucoase, lucrătorii de incendiu, plantele de prelucrare a cărnii, vânzătorii de carne; eventual infecție intraborată); [ 3 ] Congenital (Transplacentar) prin (Infecția Fetusului T. Gondii are loc cu un mod hematogen în 30-40% dintre femeile infectate în perioada acestei sarcini dacă au TP acute sau inapanie; precum și la femeile gravide cu infecție cu HIV și imunodeficiența pronunțată în care există un toxoplasm chist în organism, apariția trofozoților din sânge este posibilă [tropho sau endo), forma intracelulară T. gondii este o formă rapidă multi-celulă de trofozoti; prezența trofozoților este caracteristică etapei acute a procesului infecțios]; [ 4 ] Calea parenterală (este posibilă infectarea atunci când depășind sângele infectat și transplantul de organe).
Contactați (om) cu proprietari intermediari (câini, animale agricole) la infecția oamenilor nu conduce. Persoana bolnavă nu evidențiază agentul patogen în mediul extern și nici un pericol pentru alții nu reprezintă.
TP este periculos pentru femeile însărcinate. Provoacă o întrerupere a sarcinii termene limită, nașterea, nașterea copiilor cu anomalii de dezvoltare și înfrângerea sistemului nervos central și a altor corpuri. Aproximativ 5 - 7% dintre femei sunt infectate mai întâi în timpul sarcinii. Când femeia infectată pe întreaga perioadă de sarcină, 61% dintre copiii sănătoși și 39% dintre copiii cu TP congenital sunt născuți în medie. TP congenitală până acum este o problemă ascunsă, deoarece este periculoasă cu manifestările sale târzii: simptomele semnelor de chorioretinit sau neurologice sunt înregistrate în 80-90% din cazuri (singura metodă de prevenire a TP congenitală este considerată o examinare serologică în masă a gravidă femei).
Clinica. Perioada de incubație durează de la 3 la 21 de zile, dar poate fi proiectată la câteva luni. Durată perioadă de incubație Depinde de virulența toxoplasmului, masivitatea infecției și stării de bază a preporbidei (prezența imunodeficienței congenitale sau dobândite și gradul de severitate a acesteia). Următoarele forme de TP achiziționate acute se disting: [ 1 ] limfonodul, [ 2 ] Generalizat sau exandatemic (adesea combinat cu leziunea sistemului nervos central, care poate proceda pe tipul de encefalită sau meningo-encefalită), [ 3 ] miocarditic, [ 4 ] Ochi (poate fi combinat cu înfrângerea sistemului nervos central și a inimii), [ 5 ] Pulmonar, [ 6 ] Intestinal, [ 7 ] encefalitic (Citiți mai multe despre formele clinice ale TPS din literatura suplimentară prezentată la sfârșitul mesajului).
 Forma encefalitică se caracterizează printr-o stare foarte severă, la temperaturi ridicate, dureri de cap puternice, vărsături, încălcare a conștiinței, convulsii, halucinații. Se poate dezvolta pe fundalul infecției generalizate. Studiul lichidului, în care se detectează conținutul de proteine \u200b\u200bcrescute în timpul citozei moderate (disocierea celulelor proteice). Cytoza - limfocitică, adesea există monocite și celule plasmatice unice. Conținutul de zahăr, clorurile și fosforul au coborât. Într-un pod de sediment, puteți detecta toxoplasmamii, antigene sau ADN-uri.
Forma encefalitică se caracterizează printr-o stare foarte severă, la temperaturi ridicate, dureri de cap puternice, vărsături, încălcare a conștiinței, convulsii, halucinații. Se poate dezvolta pe fundalul infecției generalizate. Studiul lichidului, în care se detectează conținutul de proteine \u200b\u200bcrescute în timpul citozei moderate (disocierea celulelor proteice). Cytoza - limfocitică, adesea există monocite și celule plasmatice unice. Conținutul de zahăr, clorurile și fosforul au coborât. Într-un pod de sediment, puteți detecta toxoplasmamii, antigene sau ADN-uri.
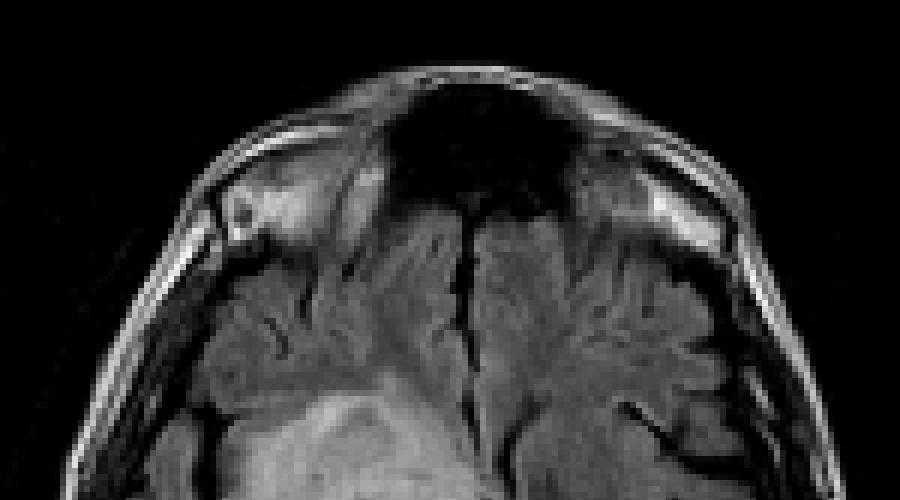
Creierul TP (TGM, cerebral TP) este motivul principal al leziunii centralei sistem nervos (CNS) la pacienții cu infecție cu HIV. TGM se caracterizează printr-un nivel ridicat de rezultate fatale, care este de obicei asociat cu dificultățile de diagnosticare clinică. ÎN anul trecut Numărul pacienților identificați în ultimul timp cu infecție cu HIV este în creștere, care, fără a cunoaște infecția cu HIV, trăiește pentru a dezvolta leziuni secundare sau oportuniste severe. Acești pacienți cad în diverse spitale, unde pot fi destul de lungi fără tratament adecvat și numai după stabilirea statutului HIV sunt transferate către sucursale specializate. De regulă, asumându-și această boală secundară, fără a cunoaște caracteristicile fluxului său în timpul infecției cu HIV, este dificil. Acest lucru se referă la majoritatea leziunilor secundare, în special la TGM, care este principala cauză a înfrângerii TSS la pacienții din etapele ulterioare ale infecției HIV. În prezent, criteriile de confirmare a laboratorului acestui diagnostic la pacienții cu infecție cu HIV sunt destul de clare (vezi mai jos), care includ detectarea titrurilor IgG ridicate la T. Gondii în ADN-urile de la Toxoplasm în lichidul cefalorahidian (CSW). Importanța mare pentru diagnosticul acestui proces este, de asemenea, detectarea focului de leziune în CNS în timpul imaginii de rezonanță magnetică (RMN).
citiți mai multe în articolul "Localizarea focului cu o toxoplasmoză cerebrală la pacienții cu infecție cu HIV" TN Ermak, a.b. Reudova; FBUN "Institutul Central de Cercetare a Epidemiologiei" din Rospotrebnadzor; GKUS IKB №2, Moscova (Revista "Arhiva terapeutică" №11, 2014) [Citește]
Împreună cu forme severe, forme de lumină și inapabilitate (subclinice) (în principal la adulți) se găsesc la TP achiziționat. În cazul formelor luminii, boala se manifestă prin stare de rău comună, temperatură subfebrilă, durere în mușchi, tulburări slabe dispeptice. Formele luminoase ale TP achiziționate cu un debit abutativ sunt de obicei diagnosticate. Cu o formă inaparantară, simptomele clinice sunt complet absente, dar mai târziu centrele pot fi detectate, ganglioni limfatici scleros, fenomene reziduale de corioretinit transferat etc.
TP subacut este caracterizat de fenomenele de encefalomielită, arahnoida, în combinație cu simptomele miocarditei, cu o scădere a temperaturii, simptomele de decolorare a leziunii ganglionilor limfatici, intestinelor, plămânilor, redusă splenomegalia hepato. Se pot observa o deteriorare a ochilor.
TP dobândite are adesea un curs cronic, iar frecvența unor astfel de cazuri crește datorită creșterii populației persoanelor cu insuficiență imună. În același timp, simptomele de intoxicație pe termen lung sunt detectate: slăbiciune generală, oboseală rapidă, durere în mușchi, articulații, durere de cap. Subfetilizarea prelungită, limfadenopatia, fenomenele de mesadenită, dureri cu palparea grupurilor musculare individuale cu posibilă detectare Zonele compacte, măresc dimensiunea ficatului fără o afectare semnificativă a funcțiilor sale. Adesea, sistemul de inimă și nervos sunt afectate. Cu encefalită cronică lentă, slăbiciune, apatie, dureri de cap, dureri musculare, tulburare de somn, distonie vegetativă, sindromul agrico-nevrotic, hipertensiv, polhradiculoneuris, tulburările neuro-endocrine sunt notate. În studiul sângelui la majoritatea pacienților, se observă eozinofilia și monocitoza.
Există trei forme clinice de TP congenitale, care sunt etape coerente ale dezvoltării procesului infecțios: 1 ] Formă generalizată acută (cu hepatosplegalie și icter), [ 2 ] Subacon (cu fenomene encefalită), [ 3 ] Cronică (cu fenomenele defectului post-cazouphalical).
Când este infectat în I și în trimestrul II de sarcină, atunci când procesul de generare a procesului se încheie cu intrauterină, mai des există avarii spontane, anomalii severe de dezvoltare care sunt incompatibile cu viața fătului și a copilului, precum și cel mai mult Deteriorarea severă a sistemului nervos central și a ochiului. Copilul se naște într-o etapă subacută a bolii cu simptome pronunțate ale înfrângerii TSS - cu fenomenele meningitei sau meningoencefalită, cu imagine clinică Focale sau difuze leziuni ale creierului creierului. Cel mai adesea a marcat vărsături, anxietate sau, dimpotrivă, letargie și somnolență, tonuri musculare afectate, tremor, pareză, paralizie, convulsii. Creșterea hidrocefaliei este caracteristică datorită procesului inflamator în timpul de timp și întreruperea ieșirii alcoolului. Pe de altă parte, datorită leziunii țesutului cerebral, se poate dezvolta microcefalia. În studiul lichiorului, xantromia, disocierea celulelor de proteine, predomina limfocitele. Studiile speciale permit toxoplasmelor, antigenelor sau ADN-ului lor în sediment. Radiologic de obicei detectate de obicei. Deseori deteriorarea ochilor marcați: chorioretinit, atrofie spectator nervos. În cazurile în care etapele de generalizare și encefalită au trecut intrauterină, copilul se naște cu o formă cronică de TP în prezența deteriorării brute a sistemului nervos central (imaginea stării post-moneime) și ochiul (de la corioretinit la microftralmie). Patologia cea mai caracteristică în ziua bazată pe ochi este pseudocolobomul la fața locului galben ca urmare a procesului inflamator. Caracterizată printr-un simptome de triadă: hidrocefalie, calcificări intracerebrale și chorioretinit. Posibil microcefalie cu hidrocefalie internă.
În infecția în trimestrul al treilea, nou-născutul este mai des forme asimptomice. Cu toate acestea, dacă infecția a apărut cu puțin timp înainte de nașterea copilului, etapa de generalizare intrauterină continuă și după naștere și se manifestă cu o varietate de simptome clinice.
 Forma acută de TP congenital este detectată cel mai adesea în bebelușii prematuri, este nevoie de tipul de sepsis. Mortalitatea nou-născuților infectați variază de la 1 la 6%. Copiii supraviețuitori suferă de întârzieri mentale sau de alte manifestări ale încălcărilor SNC. Caracteristica triadă a TP congenitală (hidrocefalie, corioretinită și calcificările intracraniene) este rară. În cazul TP acută, starea copilului din primele zile ale bolii este severă. Simptomele de intoxicare sunt exprimate. Frumos simptome frecvente Este deteriorarea pielii sub forma unui studiu, hemoragii și edemei. Pink FIDEST-PAPULL Puntea este mai des localizată pe membrele, se caracterizează prin aspectul și dispariția periodică. De asemenea, simptomele permanente sunt creșterea ficatului și a splinei din primele zile ale vieții copilului sau apar în prima lună de viață și sunt adesea combinate cu o icter prelungită și creșterea tuturor grupurilor de ganglioni limfatici. DISPONDS Tulburări de dispersie, pneumonie, miocardită. Deteriorarea sistemului nervos central nu poate fi detectată sau observată de simptomele exprimate. Posibilă somnolență sau excitare periodică, hipertrofie hipo-sau musculare. În cazuri deosebit de severe, boala este însoțită de encefalită sau meningoencefalită. În Lycvore, conținutul proteinei totale, citoza limfocitică, xantromia este mărită. În sângele celor mai mulți copii există limfocitoză și eozinofilie, este posibilă trombocitopenia. Când progresează boala, poate veni un rezultat fatal. Laboratorul la copii a marcat o leucocitoză ridicată, monocitoză și eozinofilie și cu infecție combinată cu citomegalovirus, virusul herpes sau flora bacteriană se schimbă mai pronunțate. Cu o formă severă de TP acută, leucocitoza poate crește rapid.
Forma acută de TP congenital este detectată cel mai adesea în bebelușii prematuri, este nevoie de tipul de sepsis. Mortalitatea nou-născuților infectați variază de la 1 la 6%. Copiii supraviețuitori suferă de întârzieri mentale sau de alte manifestări ale încălcărilor SNC. Caracteristica triadă a TP congenitală (hidrocefalie, corioretinită și calcificările intracraniene) este rară. În cazul TP acută, starea copilului din primele zile ale bolii este severă. Simptomele de intoxicare sunt exprimate. Frumos simptome frecvente Este deteriorarea pielii sub forma unui studiu, hemoragii și edemei. Pink FIDEST-PAPULL Puntea este mai des localizată pe membrele, se caracterizează prin aspectul și dispariția periodică. De asemenea, simptomele permanente sunt creșterea ficatului și a splinei din primele zile ale vieții copilului sau apar în prima lună de viață și sunt adesea combinate cu o icter prelungită și creșterea tuturor grupurilor de ganglioni limfatici. DISPONDS Tulburări de dispersie, pneumonie, miocardită. Deteriorarea sistemului nervos central nu poate fi detectată sau observată de simptomele exprimate. Posibilă somnolență sau excitare periodică, hipertrofie hipo-sau musculare. În cazuri deosebit de severe, boala este însoțită de encefalită sau meningoencefalită. În Lycvore, conținutul proteinei totale, citoza limfocitică, xantromia este mărită. În sângele celor mai mulți copii există limfocitoză și eozinofilie, este posibilă trombocitopenia. Când progresează boala, poate veni un rezultat fatal. Laboratorul la copii a marcat o leucocitoză ridicată, monocitoză și eozinofilie și cu infecție combinată cu citomegalovirus, virusul herpes sau flora bacteriană se schimbă mai pronunțate. Cu o formă severă de TP acută, leucocitoza poate crește rapid.
În timpul tranziției la o formă cronică, o temperatură subfebrilă, dimensiunile crescute ale ficatului și splinei, limfadenopatia, icterul etc. sunt progresate treptat de semnele de înfrângere a SNC: întârziere mentală și dezvoltarea fizică, încălcarea dezvoltării funcțiilor de vorbire și motorie, o creștere a tonului muscular, apariția reflexelor patologice. Se formează hidrocefalie sau microcefalie cu oligofrenie, precum și schimbări ireversibile severe din ochi sub formă de microftalmie, corioretinit, atrofie a nervului optic. Mai puțin întâlnită și surzenie.
Metoda de alegere la prima linie a procesului de diagnosticare este ELISA. Detectarea anticorpilor IgM, care se referă la biomarkerii fazei acute a bolii, face posibilă diferențierea unei infecții active împotriva curgerii latente (IgM la toxoplasme poate fi identificată din prima săptămână după infecție). Anticorpi din clasa IgA T. Gondii. Apar după 2 până la 3 săptămâni după infectare, ajung la o concentrație maximă în 90% din cazuri în 6 luni (în unele cazuri pot fi detectate în cursul anului). Concentrația lor poate crește în timpul reactivării. IgA mărturisește în favoarea procesului activ, vă permite să stabiliți un curs subacut și o recădere a bolii. Definiția anticorpilor IgG scăzut IgG la T. Gondii cu calcularea indicelui de aviditate (IA) vă permite să stabiliți (excludeți) infecția primară, care este importantă pentru femeile însărcinate (determinând avantajul [rezistenței comunicării Din anticorpi specifici cu antigeni corespunzători] IgG trebuie efectuată numai la persoane, IgG seropozitivi).
Indicații pentru testarea pe TP sunt: 1 ] Suspecții pentru TP congenital (icter prelungit de nou-născuți, hepatosgileeegalia de nou-născuți, malformații, deteriorarea sistemului nervos central, convulsii, hidrocefalie, microftalm, corioretinit, calcificări în creier, oligofrenia în combinație cu simptomele de leziuni oculare, progresiv hidrocefalie, sindrom epileptiform; nou-născutul nou-născut, care nu poate fi supus terapiei antibacteriene; prezența invaziei toxoplasmei în mod activ în timpul sarcinii, inclusiv reactivarea); [ 2 ] Suspiciunea TP dobândită (limfadenită, în special cervicală și occipitană; subfebenită lungă; encefalită; hepatită și miocardă a genelor neclare; corioretinit, injectat, miopie progresivă; febră de geneză neclară); [ 3 ] patologia obstetrică și ginecologică și prezența unei anamneze obstetrice împovărată la sarcina actuală și înainte de planificarea sa (infertilitate, sindromul pierderii fetale, naștere prematură, nașterea mortalității, patologia fructelor, multilingi, amenințarea cu avortul); [ 4 ] Prezența imunodeficialilor secundari; [ 5 ] Prezența infecției cu HIV; [ 6 ] Femeile gravide (screening).
![]() privind diagnosticarea radiațiilor de neurotoxoplasmoză citită radiopaedia.org.
privind diagnosticarea radiațiilor de neurotoxoplasmoză citită radiopaedia.org.
Literatură suplimentară:
 manual pentru medici "Abordarea modernă a diagnosticului și tratamentului toxoplasmozei" Ti Long, OMSK State Medical Academy, 2005 [Citește];
manual pentru medici "Abordarea modernă a diagnosticului și tratamentului toxoplasmozei" Ti Long, OMSK State Medical Academy, 2005 [Citește];
articolul (revizuire) "Toxoplasmoză: strategie modernă diagnosticarea laboratorului"Ti. Long, Gou VPO "Omsk State Medical Academy" al Agenției Federale pentru Sănătate și dezvoltare sociala, Omsk (revista "infecție și imunitate" 2011, T. 1, nr. 1, p. 43 - 50) [citire];
articol "Toxoplasmoză: reveniți la problema" Ti Dolgikh, D.M., profesor, șeful Laboratorului Clinic și Diagnostic al Instituției de Sănătate Bugetului din regiunea OMSK "Centrul Clinic Diagnostic", Omsk (Revista de laborator de laborator nr. 4, 2014) [Citește];
articolul "Toxoplasmoză" T.V. Kuznetsova, n.g. Lena, D.B. Uteshev; Spitalul Clinic nr. 79 din Moscova; Departamentul de terapie spitalicească a Facultății de RGMU din Moscova (revista "Cauza medicală" nr. 4, 2008) [Citește];
articol "Aspecte moderne ale toxoplasmozei" i.p. Ragine, GBOU RMAPO Ministerul Sănătății din Rusia, Moscova (Consilium Medicum Magazine № 12, 2013) [Citește];
articolul "Toxoplasmoza ca o invazie oportunistă protozoare și importanța acesteia în transplantologie" D.B. Goncharov, n.i. Gabrielyan, E.V. Abbazova, E.S. IEVLEVA, T.V. CREIER; FSBI "Centrul Federal de Cercetare și Cercetare a Epidemiologiei și Microbiologiei. Onoriry academician N.F. Gamaley »Ministerul Sănătății din Rusia, Moscova, Federația Rusă; FGBU "Centrul științific federal al transplantologiei și al Bodgerilor artificiale ale academicianului V.I. Shumakova "Ministerul Sănătății din Rusia, Moscova, Federația Rusă (revista" Vestnik de Transplantologie și organe artificiale "Nr. 4, 2015) [Citește]
Prevalența patologiei variază de la țară în țară. În anumite domenii europene, indicatorul atinge 90%. Deși odată cu apariția terapiei antiretrovirale în lume, cazurile de toxoplasmoză au scăzut.
Caracteristicile distinctive ale toxoplasmozei:
- variabilitatea unei imagini clinice;
- posibilitatea fluxului asimptomatic;
- infecția de la animalele de companie;
- o varietate de forme și opțiuni de debit.
Caracteristică patogen
- Închideți contactul cu animalele de companie: pisici, câini, iepuri;
- consumul de carne infectată;
- transfuzia de sânge sau transplantul de organe de la o persoană bolnavă;
- intrauterină sau cu mama infectată cu lapte;
- prin insecte de mușcătură și picurare (prin saliva animalului bolnav) - rareori apar.
Pericol pentru femeile însărcinate
Atunci când sunt infectate cu o femeie în perioada de concepție, există riscul de defecte intrauterine pentru dezvoltarea fătului. În consecință, la diagnosticarea unei boli pe perioada de sarcină până în a 24-a săptămânii, se recomandă o întrerupere artificială a tratamentului. Anomaliile de dezvoltare ale copilului sunt mai probabil incompatibile cu viața, iar forma congenitală este tratată în mod serios și duce la complicații grave.
Simptomele toxoplasmozelor cerebrale
Variabilitatea imaginii clinice determină înfrângerea unui anumit organ, amploarea și forma procesului. O formă înnăscută la copii este mai grea decât cea achiziționată la adulți. Există cazuri de flux asimptomatic. Forma ascuțită este caracterizată de:
- căldură, frisoane cu febră;
- dureri musculare, fragmentare în articulații;
- o atenuare puternică;
- migrenă constantă;
- creșterea ganglionilor limfatici;
- disfuncția NA, exprimând discordinarea, încălcarea vorbirii, intensitatea.
 Toxoplasmoza privează forțele pacientului, aruncă în căldură, provoacă iritabilitate și depreciere.
Toxoplasmoza privează forțele pacientului, aruncă în căldură, provoacă iritabilitate și depreciere. Toxoplasmoza cronică a creierului pentru o lungă perioadă de timp El însuși nu dă afară și când se manifestă exacerbarea:
- o prelucrare continuă;
- iritabilitate;
- căldură nefericită;
- cazuri rapide de migrenă;
- căderea acuității vizuale;
- disfuncția creierului.
Encefalita toxoplasmotică poate fi însoțită de:
- miopie;
- disfuncție erectilă (la bărbați) și amenoree (la femei);
- inflamația cochiliei cardiace interioare;
- meteorismul și alte tulburări intestinale.
Simptome pentru sarcină și la copii
Encefalita cronică de toxoplasmotică în timpul perioadei fetale nu este transmisă. În acest caz, copilul primește anticorpi care îl protejează de infecție în viitor.
La începutul sarcinii, femeile apar aceleași semne ca și restul. În plus, riscul de avort spontan, sarcină, leziuni fetale mutante incompatibile cu dezvoltare ulterioară. Bornul copilului este marcat:
- vicii grele. organe interne, în 60% din cazuri - incompatibile cu viața;
- ton mic muscular;
- encefalomielită;
- disfuncția creierului, CNS;
- patologia hepatică, splină cu bule;
- icter, erupție pe piele;
- squint fie orbire.
Toxoplasmoza cu SIDA (HIV)
Toxoplasmoza cu SIDA (HIV)
Printre diversele manifestări clinice ale encefalitei toxoplasmei Cele mai frecvente - dureri de cap, tulburări ale conștiinței, crizele epileptice, somnolență, febră, simptome neurologice focale. În SMF, este detectată printr-o concentrație crescută de proteine \u200b\u200bși citoză ușoară, dar pot să nu fie modificările. Mai mult de 80% dintre pacienții serici și SMG au anticorpi IgG la Toxoplasma Gondii. Anticorpii IGM aproape niciodată nu au niciodată, ceea ce ar trebui să fie așteptat la reacția infecției. Contrastarea CT dezvăluie de obicei mai multe foci bilaterale de densitate redusă cu armătură în formă de inel și deplasarea structurilor sau a edemului creierului (în principal în fracțiunile frontale, nuclee bazale și la marginea dintre coajă și substanța albă). În 25% din cazuri, focarea unică, 5-10% - nu este contrastată. RMN cu gadolinia este mai sensibilă (în special la pacienții fără simptome neurologice focale) și adesea detectează focă, care nu sunt identificate de CT cu contrast.
Diagnosticul de toxoplasmoză De obicei pus pe baza imaginii clinice și a rezultatelor CT sau RMN.
Terapie antimicrobiană Atribuiți empiric. Pacienții sernegativi cu o singură vrăjitoare detectată în timpul unei IRM sau o imagine clinică atipică și cei care au o terapie empirică cu un ineficient, efectuează o biopsie stereotactică a creierului sub controlul CT. Terapia endolimhatică poate fi atribuită creșterii eficacității tratamentului și reduce efectele toxice ale medicamentelor. Îmbunătățirea la 85% dintre pacienți are loc după 2 săptămâni de tratament, dar imaginea cu raze X începe să se modifice doar 4-6 săptămâni. Mai puțin de 5% dintre pacienți mor. Terapia antimicrobiană empirică este extrem de eficientă, prin urmare, dacă nu există o îmbunătățire, este posibilă un alt diagnostic, mai întâi de limfom.
Câte prostii pentru a ne ajuta!
Ce este toxoplasmoza?
Atingeți gura după contactul cu carne brută sau incomodă / nelegiuită.
Transplantarea organelor sau transfuziei de sânge (foarte rar).
Dacă o femeie este însărcinată și sa infectat cu toxoplasmoză, infecția poate trece de la acesta la un copil, care poate duce la consecințe grave.
Manifestări de toxoplasmoză
Există toxoplasmoză congenitală și dobândită.
Toxoplasmoză congenitală
Un pericol particular este probabilitatea infectării intrauterine a fătului. Toxoplasmul este capabil să pătrundă pe placentă și să provoace boala la un copil care nu sa născut încă. Dar acest lucru este posibil numai în cazul în care mama este infectată cu toxoplasmoză în timpul sarcinii. În cazul în care sa infectat înainte de sarcină, viitorul copil amenință ceva.
Cu toxoplasmoză congenitală, înfrângerea organelor este foarte semnificativă. Deci, există urglide congenitale ale globului ocular, până la dezvoltarea orbirii, subdezvoltarea capului și a măduvei spinării. Severitatea leziunii fătului este strâns legată de perioada de sarcină - decât mai mică de fructe, cea mai grea boală.
Ca urmare a toxoplasmozelor congenitale, fructele se moare fie ca urmare a apariției defensivi incompatibile cu viața, fie se naște cu simptomele de toxoplasmoză congenitală acută - intoxicație, febră, jaggilitate, leziuni ale ficatului, splină, ganglioni limfatici și Sistemul nervos central (encefalomielita).
Dar toxoplasmoza poate afecta fructele o singură dată, toate sarcinile ulterioare vor fi protejate în mod fiabil de anticorpi formați.
Toxoplasmoza dobândită apare adesea în forma latentă (ascunsă); O formă ascuțită se poate asemăna cu un tifoid sau encefalită, înfrângerea ochiului nu este neobișnuită. Stadiul ascuțit durează aproximativ 7 zile. Toxoplasmoza acută începe cu temperaturi mari, cefalee, crampe, vărsături. Ficatul și splinele crește, inflamația plămânilor și a paraliziei se pot alătura.
Cea mai frecventă este o formă cronică a bolii, cu o creștere pe termen lung a temperaturii la 37,2-37,8 grade, dureri de cap, creșterea ficatului, splina, ganglionii limfatici; Dureri musculare și articulare. Transportatorul infecției este posibil.
Forma cronică și căruța se duc adesea la forma acută În contextul stresului, sarcinii, reducerea imunității diferitelor natură. Severitatea manifestărilor de toxoplasmoză afectează în mod semnificativ starea generală de sănătate, statutul imunitar. La indivizii cu imunodeficiență (inclusiv SIDA), boala apare extrem de dificilă, adesea cu un rezultat fatal!
Prevenirea toxoplasmozei
Respectarea regulilor de igienă atunci când gătitul este una dintre măsurile de bază de protecție din infecție.
Având în vedere posibilitatea calea sexuală a infecției, este recomandabil să se utilizeze metode de barieră de contracepție, spray-uri antiseptice. O atenție deosebită la prevenirea toxoplasmozei ar trebui administrată în familii în care există animale de companie (în special pisici). Nu lăsați pisicile să ruleze pe mese, să limiteze discuția cu o pisică, să vă spălați cu grijă mâinile după contactul cu animalele. Nu luați animalul în față și chiar mai mult nu îl sărutați. Instruiți o schimbare de toaletă felină altor membri ai familiei.
Respectarea măsurilor de prevenire permite reducerea semnificativă a riscului de infecție.